Особливості проведення дентальної імплантації у пацієнтів з генералізованими формами парадонтита

Особливості проведення дентальної імплантації у пацієнтів з генералізованими формами парадонтита
М.З. Лищишин , В.О. Пономаренко
Центральна стоматологічна поліклініка Міністерства оборони України
Пародонтит — одне з найбільш розповсюджених, після карієсу, захворювань зубощелепної системи. Останнім часом в світі чітко відмічається тенденція до зростання частки захворювань тканин пародонта. В загальній структурі цього захворювання суттєво збільшується відсоток хронічних генералізованих форм. При парадонтиті пошкоджуються зв׳язочний апарат зуба, альвеола та ясна. Захворювання часто носить тривалий хронічний характер. Незважаючи на впровадження в клінічну практику різноманітних сучасних методів лікування (медикаментозних, фізіотерапевтичних, хірургічних, ортопедичних) та матеріалів (кісткові замінники, мембрани, шинуючі засоби), нерідко генералізовані парадонтити призводять до втрати зубів пацієнтів в досить молодому віці.
Серед пацієнтів і, навіть частини лікарів-стоматологів, існує думка, що парадонтит є прямим протипоказанням для проведення дентальної імплантації.
Ми не згодні з такими думками. Бо саме відсутність лікування або неправильна та неефективна тактика проведення цієї терапії призводить до ранньої втрати зубів пацієнтами. А дентальна імплантація – це метод відновлення функції при вторинній адентії.
Метою нашого дослідження стало вивчення можливості застосування, а, головне, ефективності проведення дентальної імплантації у пацієнтів з генералізованими формами захворювань пародонта.
Було обстежено 26 пацієнтів, віком від 42 до 73 років, з різними формами генералізованого пародонтиту (ІІ, ІІІ, ІV). Клінічну форму патології пародонта визначали за загальноприйнятою методикою, опираючись на об’єктивні методи клінічного та рентгенологічного обстеження: глибина зубоясневих кишень, ступінь рухливості зубів, висота резорбції кісткової тканини в ділянці зубів.
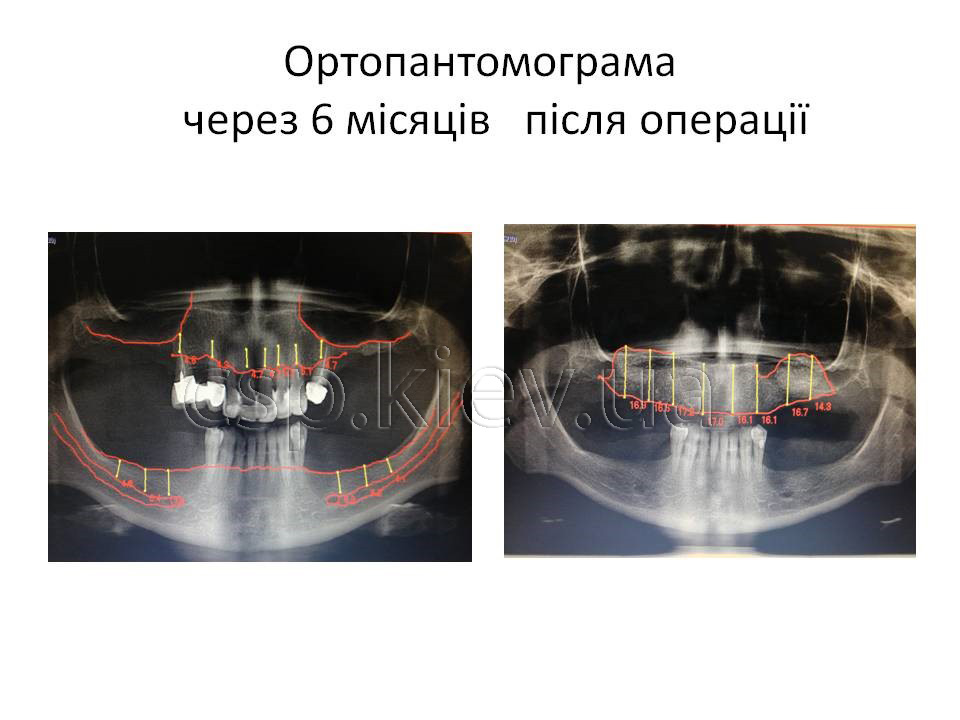
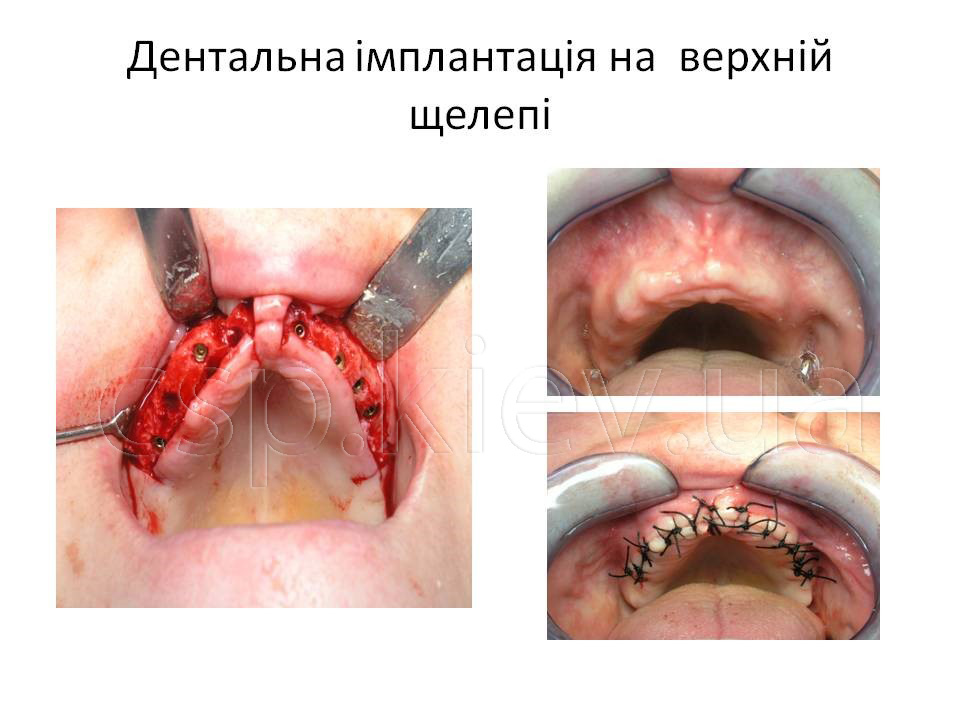
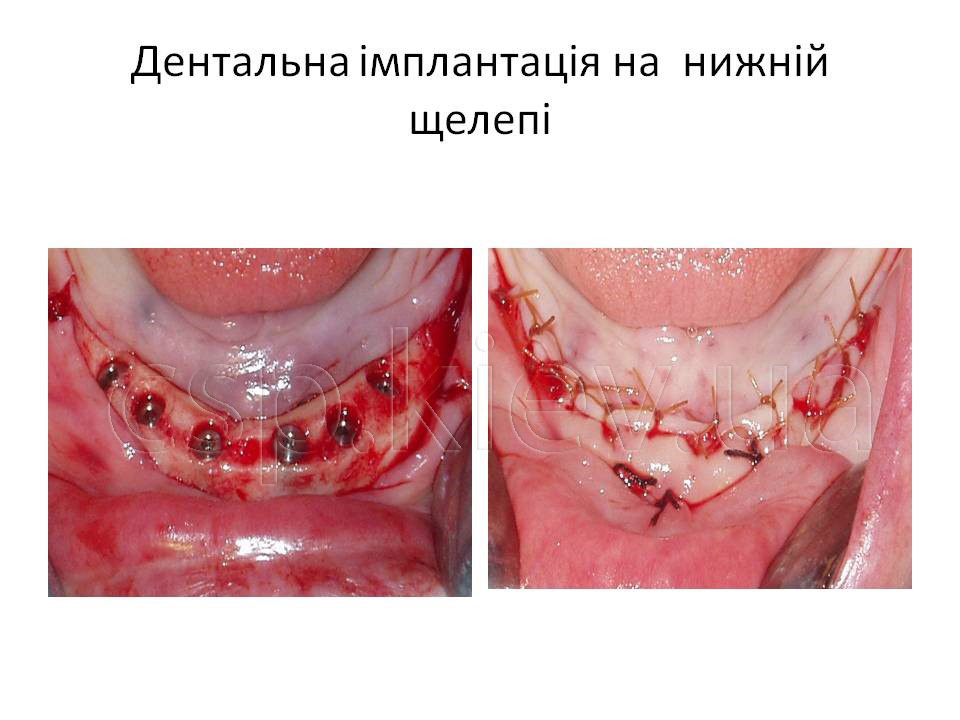
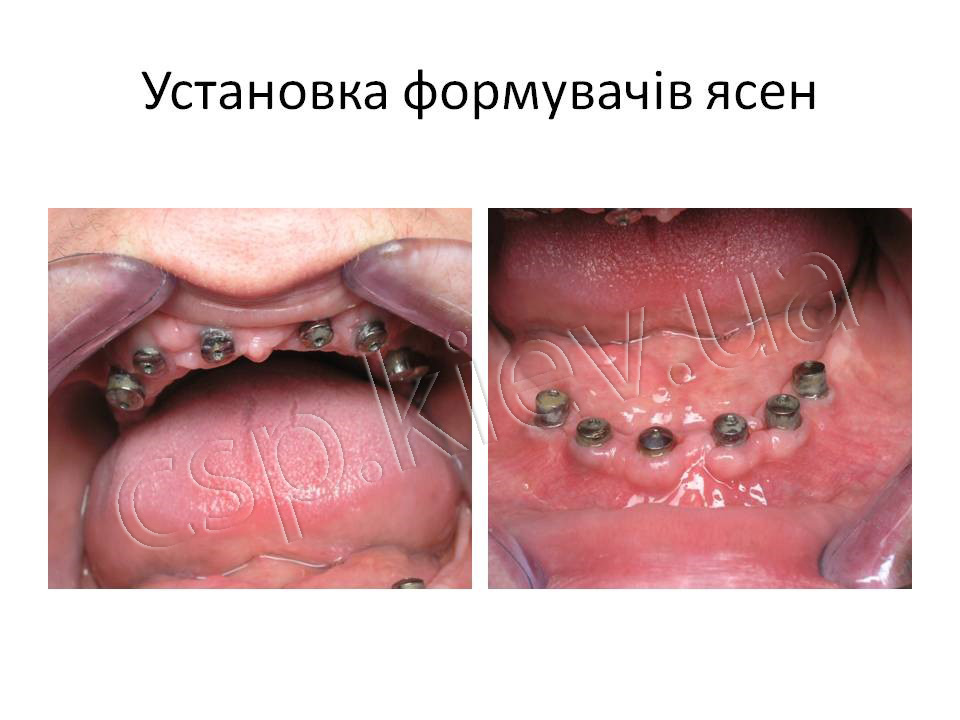
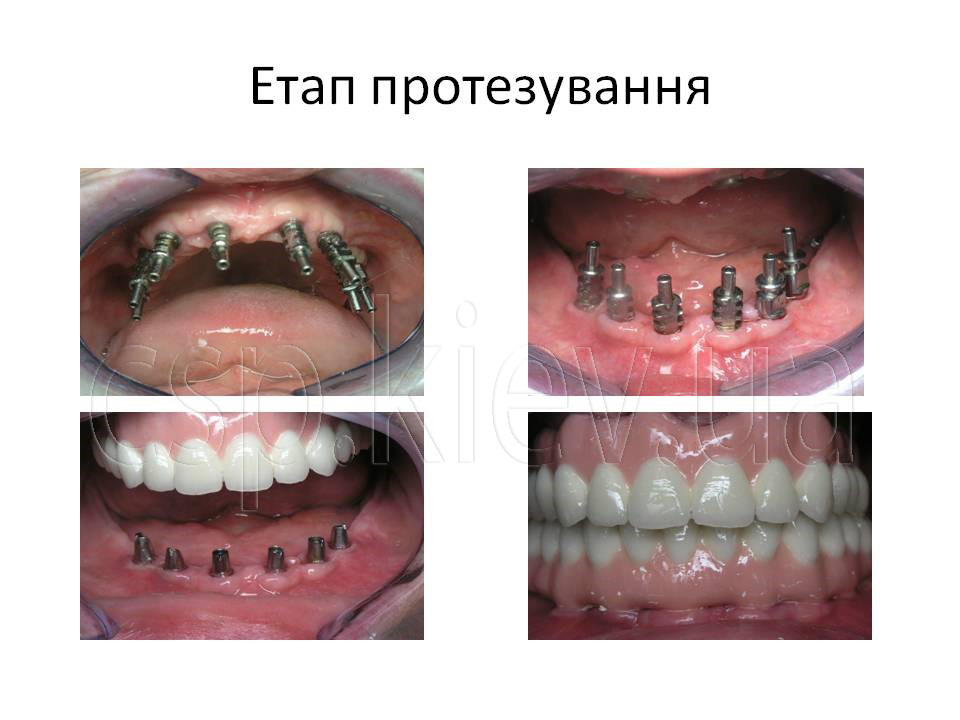
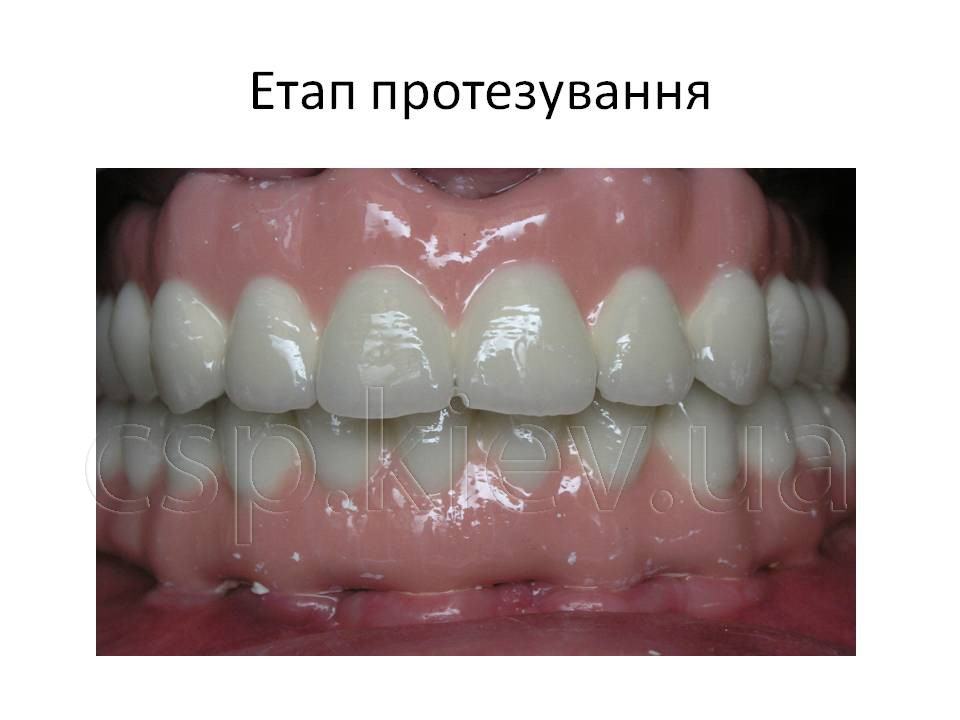
Всім пацієнтам була успішно проведена дентальна імплантація, з подальшим раціональним протезуванням незнімними мостовидними конструкціями з опорою на штучні корені зубів.
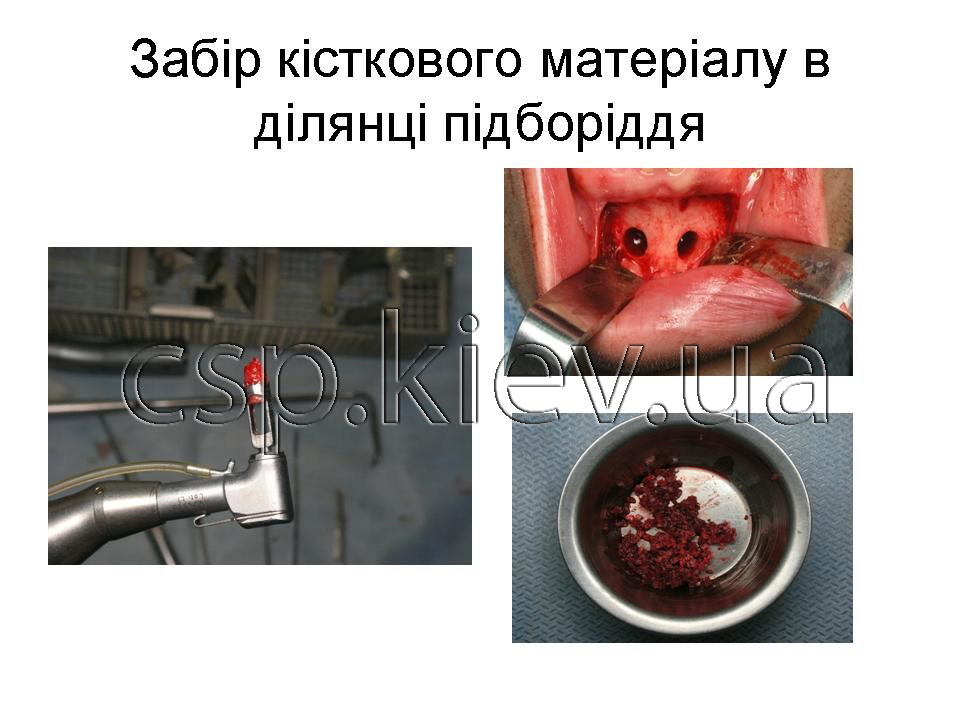
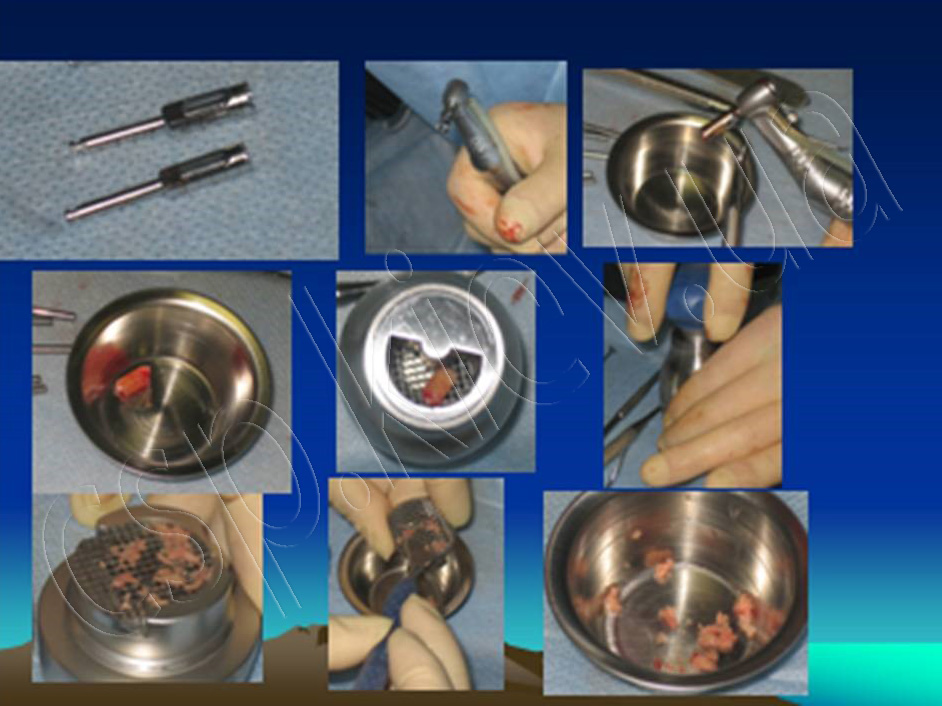
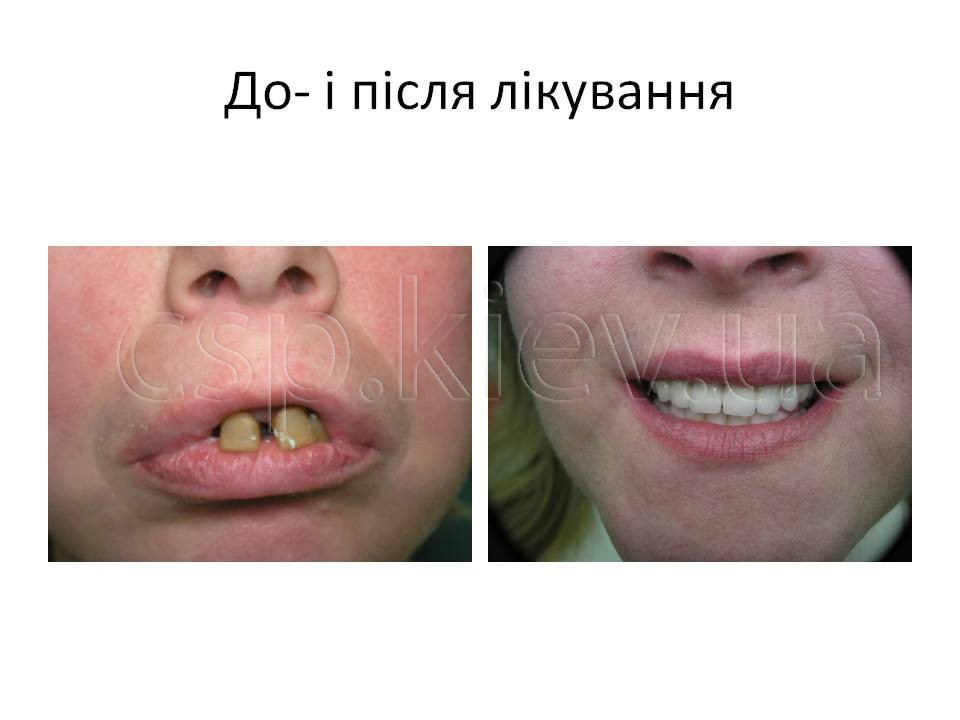
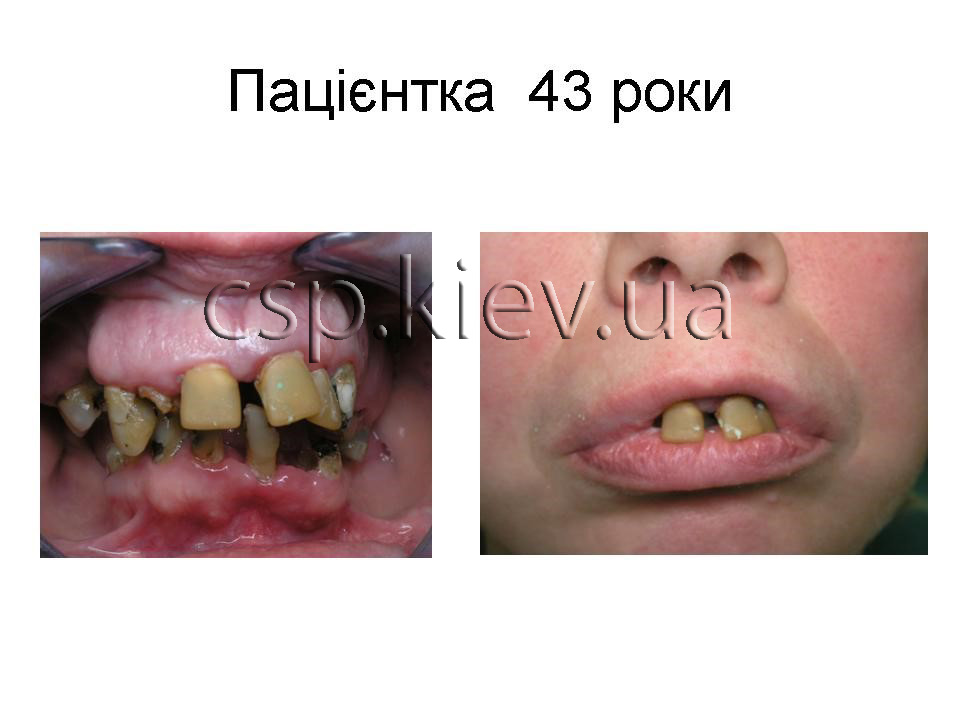
Клінічний приклад пацієнтка У., 43 роки. Діагноз: Генералізований пародонтит ІІІ ступеня 15,13,12,11,21,22,23,24,34,33,32,31,41,42,43,44 зубів. Атрофія альвеолярного паростка верхньої та нижньої щелеп в ділянці 16,17,18,19,26,27,28,35,36,37,38,45,46,47,48 зубів.
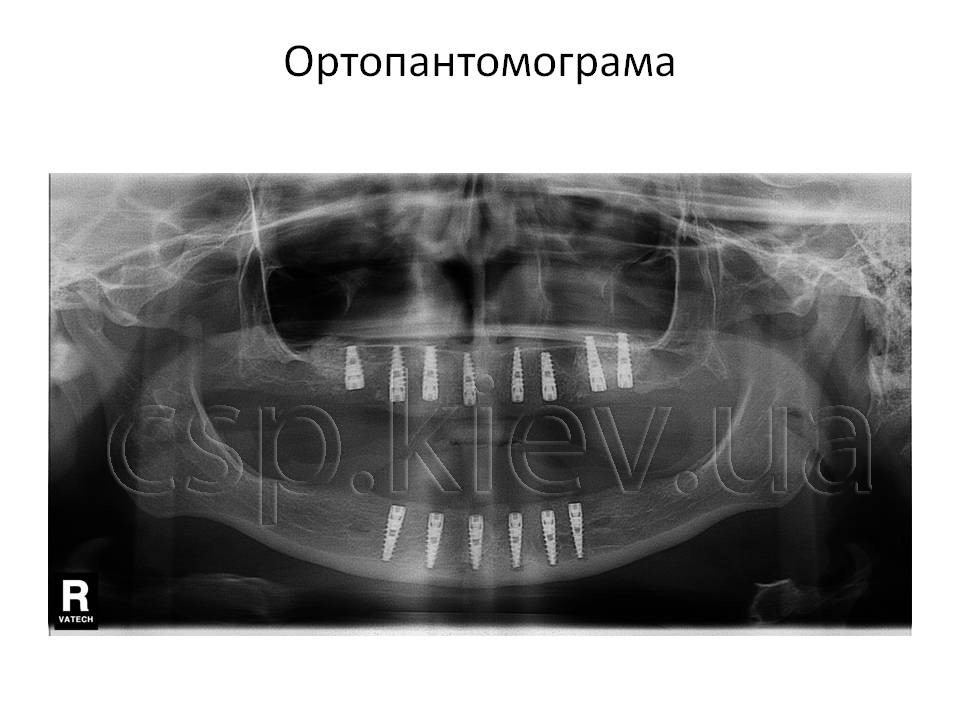
Рентгенологічний аналіз
|
Виявленні зміни |
А |
А |
A |
Cd |
А |
Cd |
PI |
PI |
PI |
PI |
PI |
A |
Cd |
A |
A |
A |
|
|
18 |
17 |
16 |
15 |
14 |
13 |
12 |
11 |
21 |
22 |
23 |
24 |
25 |
26 |
27 |
28 |
|
48 |
47 |
46 |
45 |
44 |
43 |
42 |
41 |
31 |
32 |
33 |
34 |
35 |
36 |
37 |
38 |
|
|
Виявленні зміни |
А |
А |
A |
А |
|
|
|
|
|
|
|
PI |
A |
A |
A |
А |
Умовні позначення виявлених патологічних змін : А -адентія; PI -пломба; Cd -штучна коронка; С -карієс; Pt –вогнище періапікальної деструкції кісткової тканини; К -кіста.
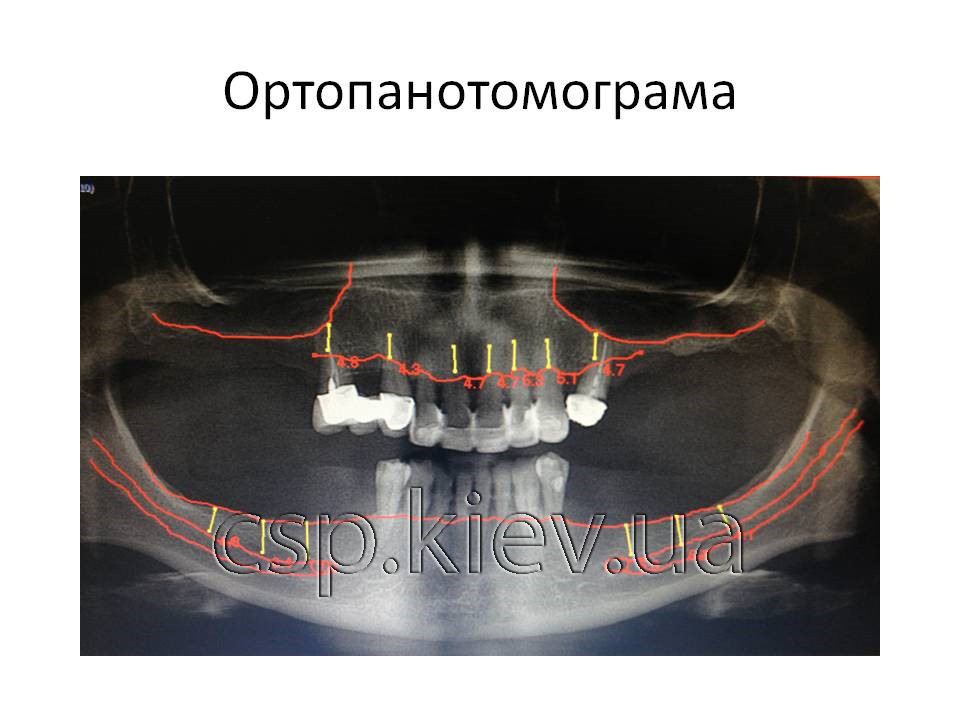
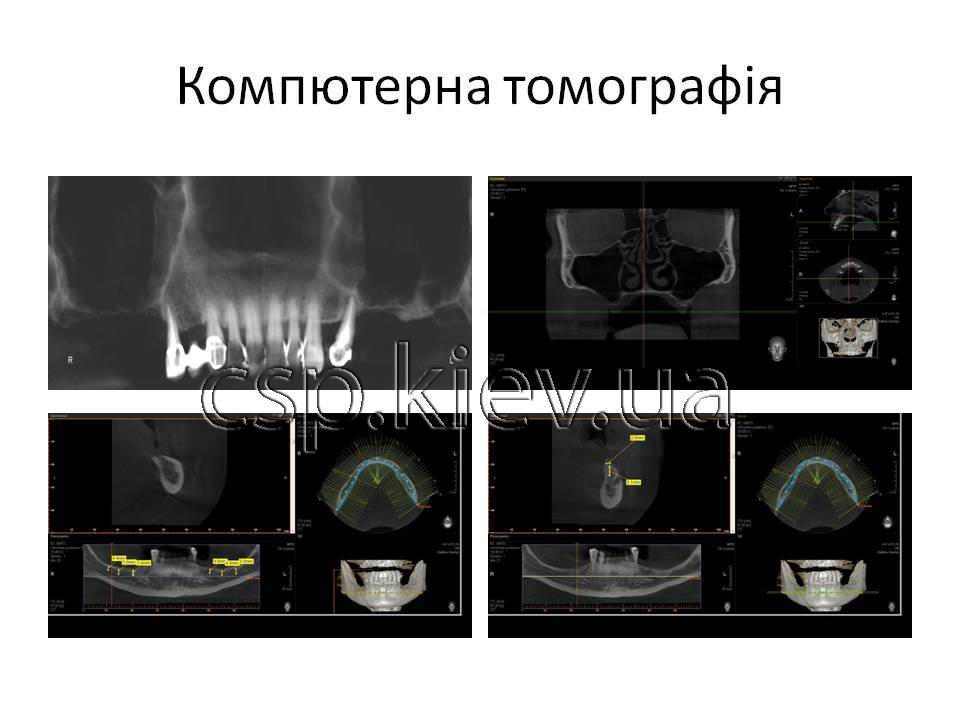
1. Характеристика структури кісткової тканини верхньої і нижньої щелепи: деструктивних змін в області кісткової тканини альвеолярних відростків обох щелеп не виявлено, кісткова тканина в області відсутніх 18 – 16 зубів повністю атрофірована, слизова оболонка порожнини рота прилягає до зовнішньої поверхні дна верхньощелепної пазухи, висота кісткової тканини альвеолярного гребня в області 26 – 28 зубів від 1 до 2,5 мм.
2. Характеристика гайморових пазух: пневматизація верхньощелепних пазух не порушена, слизиста оболонка не потовщена.
3. Характеристика зубного ряду:
А) Адентія 18,17,16,14,24,26,27,28,35,36,37,38,45,46,47,48 зубів, мостовідний протез 15-13 зубів, штучна коронка 25 зуба
Б) Оцінка твердих тканин коронкової частини і коріння зуба, кореневих каналів, періодонтальних щілин
18, 17,16,14, 24,26,27,2,38,37,36, 35, 45,46,47,48 – адентія
15 – штучна коронка, в кореневому каналі тінь пломбувальної маси просліджується рівномірно до рентгенологічного апекса, в гирлі каналу визначається тінь металевої щільності формою відповідна анкерному штифту, періодонтальна щілина в апікальном відділі значно розширена
13 – штучна коронка, пломбувальна маса в кореневому каналі не визначається, періодонтальна щілина не розширена
12,11,21,22,23 – коронкова частина зубів відновлена рентгенконтрастним матеріалом
25 – штучна коронка прилягає до коронкової частини 23 зуби, кореневий канал обтурірован до рентгенологічного апекса, в нижній третині пломбувальна маса просліджується не рівномірно, періодонтальна щілина не розширена
34 – в прішєєчной області коронокової частини визначається тінь пломбувального матеріалу розмірами до 2 мм в діаметр
33, 32,31,41,42,43 – в пришийоковій ділянці тінь підясенних зубних відкладень
4. Стан тканин пародонту: визначається зниження висоти краєвих відділів альвеолярних відростків обох щелеп від 1/3 до 1/2 довжини кореня (1 -2 ст.)
Висновок: Рентгенологічний визначається адентія 18, 17, 16, 14, 24, 26, 27, 28, 35, 36, 37, 38, 45, 46, 47, 48 зубів. Ознаки генералізованного пародонтіта 2-3 ст
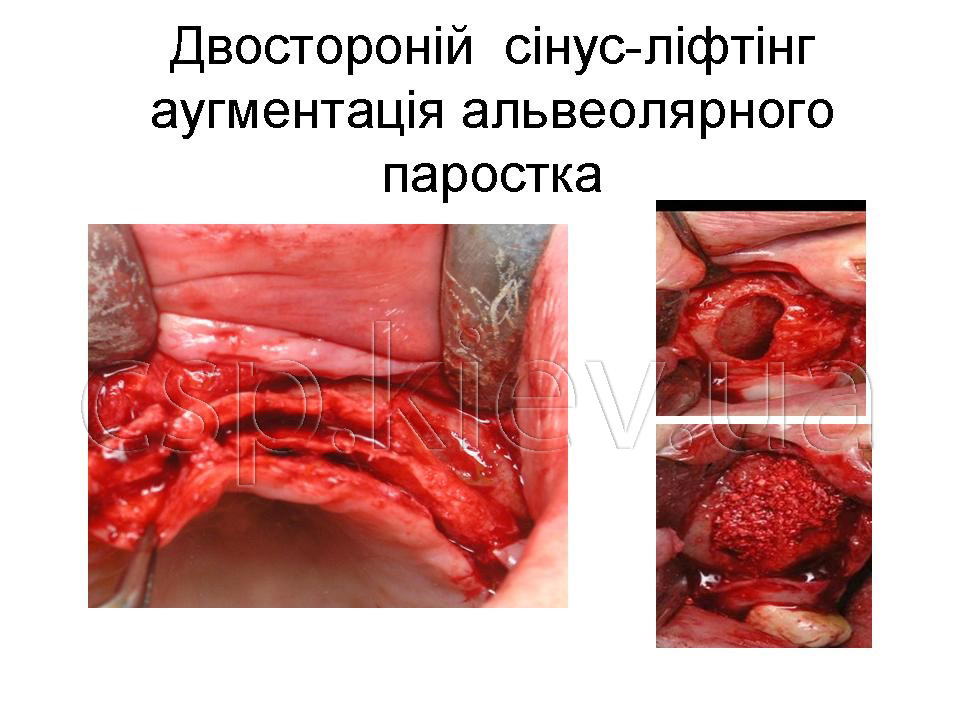
Кісткова тканина альвеолярного паростка верхньої щелепі в ділянці 18-16, 26-28 зубів повністю атрофована висота до верхньої щелепної пазухи коливається від 1 до 2,5 мм.
Кісткова тканина альвеолярного паростка нижньої щелепі в ділянці 35-38,45-48 зубів повністю атрофована відстань до нижнього-щелепного каналу коливається від 4 до 5 мм.
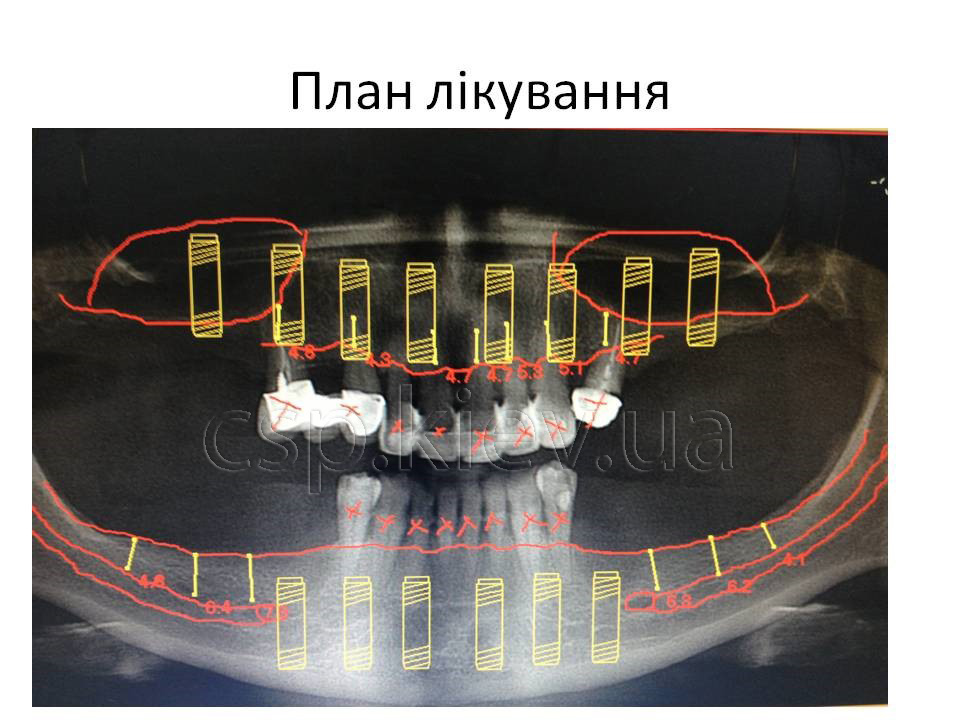 ПЛАН ЛІКУВАННЯ
ПЛАН ЛІКУВАННЯ