Покращення гігієни ротової порожнини у пацієнтів з генералізованим пародонтитом при іммобілізації рухомих зубів з використанням армувальних волоконних систем
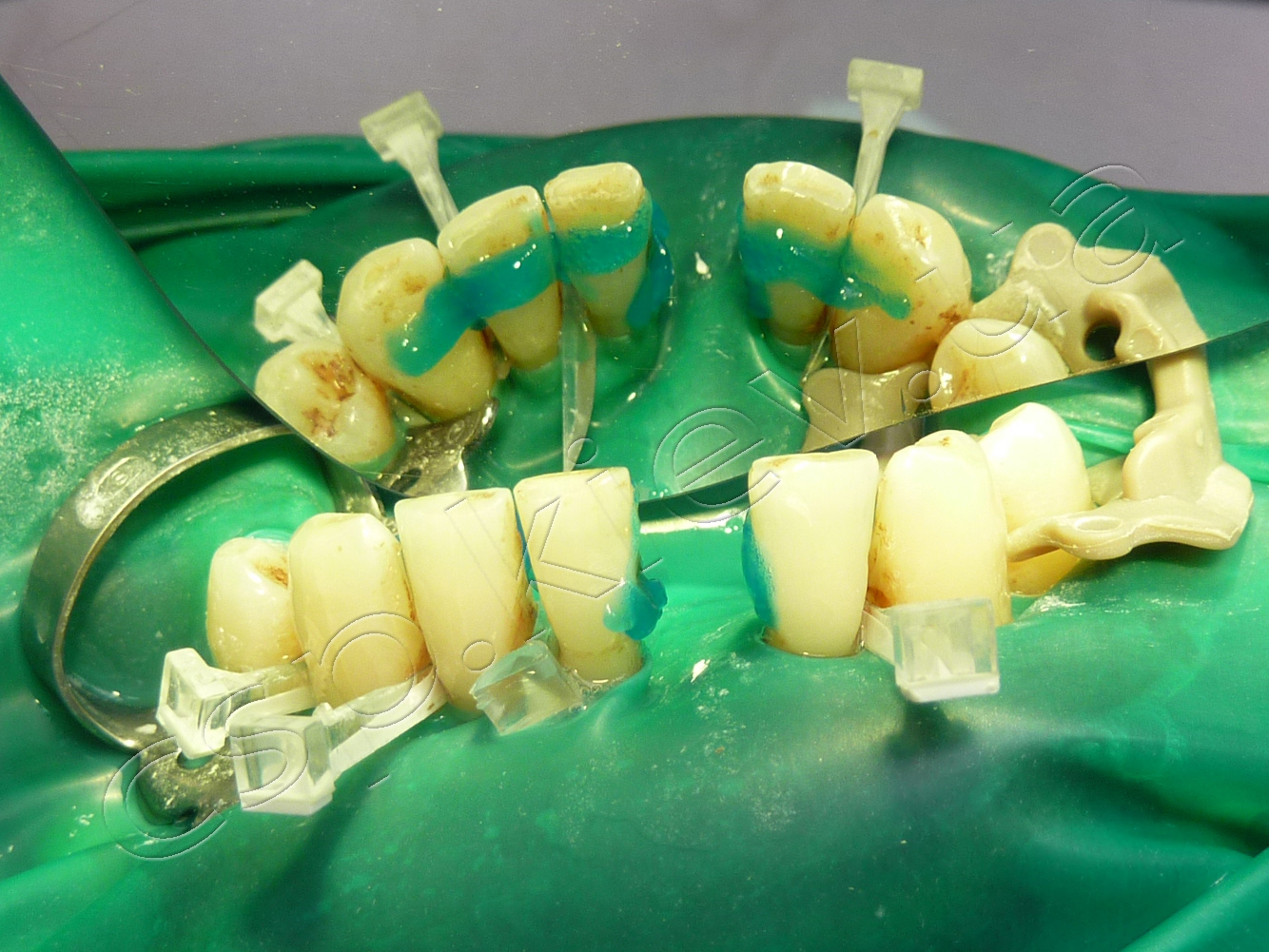
Покращення гігієни ротової порожнини у пацієнтів з генералізованим пародонтитом при іммобілізації рухомих зубів з використанням армувальних волоконних систем (клінічне дослідження).
Лихота А.М., Українська військово-медична Академія МО України,
Бабич І.І, Центральна стоматологічна поліклініка МО України,
Горобець О.В, Українська військово-медична Академія МО України.
ВСТУП: Під час комплексного лікування захворювань пародонту важливе місце посідає адгезивне волоконне шинування (АВШ) рухомих зубів [3,4,7,9].
До позитивних наслідків шинування можна віднести:
- зменшення ступені рухомості зубів з ураженим пародонтом;
- поліпшення оклюзійних співвідношень зубних рядів шляхом попереднього усунення травматичних вузлів та наступної фіксації зубів в положенні, при якому мінімально травмуються тканини пародонту;
- рівномірний розподіл жувального тиску на весь зубний ряд;
- в комплексі з медикаментозним та хірургічним лікуванням створення належних умов спокою для репаративної регенерації тканин пародонту.
Основним негативним наслідком шинування є утворення значної кількості ретенційних зон, що призводить до погіршення гігієни ротової порожнини та загострення запально-деструктивного процесу в тканинах пародонту [2,5,6].
Метою даного дослідження було покращання гігієни порожнини рота у пацієнтів із генералізованим пародонтитом шляхом ізоляції фінішного шару фотокомпозита від інгібування киснем в недоступних для полірування інтерпроксимальних ділянках під час шинування, а також виявлення зв’язку між застосуванням цього метода та показниками гігієнічного стану ротової порожнини у пацієнтів різних дослідних груп, яким проводилось АВШ.
МАТЕРІАЛИ І МЕТОДИ. До клінічних досліджень було залучено 29 пацієнтів віком від 36 до 55 років, з генералізованим пародонтитом II-III ступеню, яким проводилось повне клінічне обстеження з використанням додаткових методів для оцінки стоматологічного статусу: гігієнічного стану ротової порожнини та стану кісткової тканини щелеп. Гігієнічний стан ротової порожнини оцінювали, використовуючи індекси Гріна-Вермільона (ГІ) та PMA [1,10,11], а стан кісткових тканин щелеп визначали за допомогою методу ортопантомографії, який проводили на рентгенологічному апараті «GRANDEX DS» (Корея).
Всім пацієнтам проведено адгезивне інтракоронкове шинування (АВШ) фронтальної групи зубів на нижній щелепі після зняття всіх над- та підясневих зубних відкладень з наступним поліруванням поверхонь коренів зубів та вибірковим пришліфовуванням в комплексі з хірургічним лікуванням та медикаментозною терапією.
I. У першої групи пацієнтів (12 чоловік) шинування проводилося по класичній технології:
1. Конструкція інтракоронкової шини передбачає розміщення армуювальних елементів всередині зубів та зубного ряду. Для цього на фронтальних зубах нижньої щелепи з язичного боку турбінним бором з охолодженням проводили препарування твердих тканин у формі жолобка завширшки 3мм та завглибшки 1,5-2мм. Зону майбутньої реставрації очищували від пелікули алмазними штрипсами та дисками, а також щіточками з полірувальною пастою без фторидів KLINT VОКО.
2. Для вимірювання потрібної довжини арматури використовували спеціальну фольгу, яку прикладали спочатку до робочої ділянки, адаптували в інтерпроксимальних зонах. А далі фольгу розправляли, прикладали до стрічки та відрізали ножицями потрібну довжину стічки після попереднього нанесення краплі бонда на кінчик виміряної ділянки та полімеризації 20 сек.
3. Ізоляцію реставраційного поля від слини проводили за допомогою ватних валиків та слино-відсмоктувача, в окремих випадках застосовували кофердам. В міжзубні проміжки вводили світлопровідні клинці, з метою не допущення затікання композита під шину, а також для створення під шиною проточної системи. До того ж, клинцями фіксували рухомі зуби на час шинування, а деякі зуби утримувалися в новому положенні після репозиції, що допомагало полегшити процедуру адаптації( повного притискання до всієї поверхні дна жолобка) армувальної стрічки.
4. Підготовлені поверхні протравлювали кислотою ЗМ™ SCOTCHBOND ETCHANT GEL для створення мікрорельєфу, змивали, висушували. Наносили адгезив ЗМ™ SINGLE BOND 2 DENTAL ADHESIVE SYSTEM за допомогою мікробрашів та через 30 сек. слабким струменем повітря розподіляли по поверхні, при цьому видаляли надлишок розчинника та проводили світлову полімеризацію протягом 20 сек.
5. Для надійної фіксації армувальної стрічки у сформований жолобок вносили рідкий композит ЗМ™ FILTEK™ Flow з покращеною еластичністю органічної матриці, при цьому намагались досягти мінімальної товщини шару-1мм.
6. Після накладання стрічки вітчизняного виробництва ПОЛІГЛАС, попередньо обробленої адгезивом, але не заполімерізованої світлом, на дно жолобка. Проводили ретельну адаптацію стрічки, притискали її за допомогою тонких гладилок в розширені міжзубні проміжки, повторюючи контури зубів, та видаляли надлишок композиту, послідовно переміщуювались від одного зуба до іншого. Потім полімеризували з двох поверхонь (вестибулярної та язикової) по20-40сек.
7. Для ізоляції стрічки використовували мікрогібридний композит ЗМ ™ FILTEK™ Z - 250, накладаючи його окремими шарами завтовшки не більше 1-2мм. Для створення гладенької поверхні під час моделювання композиту з оральної поверхні пензликом наносили на шину адгезив, а лише тоді проводили світлову полімеризацію по 20-40сек.
8. Остаточна обробка та полірування реставрації проводили системою ЗМ ™ SOF-LEX та полірувальними пастами. При необхідності виконували вибіркове пришліфовування та обробку десенситайзером BIFLUORID 12 VOCO.Всім пацієнтам проводилось навчання гігієні ротової порожнини.
II. У другої групи пацієнтів (17 чоловік) шинування проводилось за такою ж самою методикою, за винятком 7-го пункту: після почергового нанесення та пластичної обробки фінішного шару композита в інтерпроксимальних ділянках світлопровідні клинці обережно виймали на третину довжини. Потім обробляли утворені проміжки пензликом,змащеним COCOA BUTTER GC, таким чином одночасно зменшуючи площу поверхневого інгібованого киснем шару та отримуючи більш гладеньку поверхню шини.
Через 1 та 3 міс. пацієнтам обох груп проведено повторне клінічне обстеження із визначенням гігієнічного стану ротової порожнини: індекси Федорова-Володкіної (ГІ) та індекси PMA, також повторне визначення стану кісткової тканини (ортопантомографія).
Отримані результати проаналізовано за допомогою методів варіаційної статистики.
РЕЗУЛЬТАТИ. При оцінці стоматологічного статусу в обох групах пацієнтів до шинування було встановлено, що величини ГІ визначалися 3,2+0,57 балів, що відповідає за критеріями оцінки рівня стану гігієни ротової порожнини: «незадовільної», «поганої» та «дуже поганої» (Рис. 1). Поряд з цим величини PMA становили 3 34,4+3,9%, що вказує на середній ступінь розвитку запальних процесів в м’яких тканинах пародонту (Рис. 2). При оцінюванні стану атрофії альвеолярного паростка за допомогою ортопантомографії визначено чітку пряму відповідність між тяжкістю патологічних змін в м’яких та кісткових тканинах щелеп.
При визначенні стоматологічного статусу через місяць у І групи пацієнтів виявлено незначне зниження показників гігієнічного статусу порожнини рота: величини ГІ 2,5+0,55 балів, причому значення величини PMA також знизились та становили 25,1+3,4%.
При оцінюванні стоматологічного статусу через місяць у пацієнтів ІІ групи виявлено достовірне зниження показників гігієнічного статусу ротової порожнини до величини 2,0+0,52 балів, причому значення величини PMA також знизились та становили 23,1+2,3%.
При визначенні стоматологічного статусу через 3 місяці у І групи пацієнтів показники ГІ становлять 2,8 балів , що вказує на недостатній рівень гігієни ротової порожнини порівняно з контрольною групою здорових осіб. При цьому значення величини PMA складають 29,3+1,4%, що свідчить про наявність хронічного запально-деструктивного процесу в тканинах пародонту у обстежених пацієнтів.
При визначенні стоматологічного статусу через 3 місяці у ІІ групи пацієнтів показники ГІ становлять 1,5 балів, що вказує на задовільний рівень гігієни ротової порожнини порівняно з контрольною групою здорових осіб. При цьому значення величини PMA складають 19,0+1,2%, що свідчить про наявність ремісії у перебігу хронічного запально-дистрофічного процесу в тканинах пародонту у пацієнтів даної групи.
ВИСНОВКИ. Тенденція до покращення гігієнічного стану ротової порожнини у пацієнтів ІІ групи значною мірою обумовлена більш гладкою поверхнею реставраційної конструкції, що зменшує площу ретенційних зон для зубних бляшок як результат більш якісної фінішної обробки поверхні АВШ, так і про зменшення площі поверхневого інгібованого киснем шару на інтерпроксимальних важкодоступних для полірування поверхнях, за допомогою змащення фінішного шару фотополімера COCOA BUTTER GC.
Отримані результати стали передумовою як для збільшення строків функціонування адгезивних волоконних конструкцій, так і для зменшення швидкості утворення зубних відкладень, що покращує гігієнічний стан ротової порожнини та оптимізує комплексне лікування захворювань пародонту.
ЛІТЕРАТУРА
1. Данилевський Н.Ф., Борисенко А.В., Мохорт В.В. та ін. Захворювання пародонта. Ч.1.-К., 1998.-126с.
2. Данилевський Н.Ф., Борисенко А.В., Мохорт В. В.та ін. Захворювання пародонта. Ч.2.-К., 1999.-128с.
3. Данилевський Н.Ф., Магид Е.А., Мухін Н.А., Мілікевіч В.Ю. , Маслак Е.Е. Захворювання пародонту. Атлас.-М.: Медицина,1999.- 68с.
4. Жулев Н.М., Клініка, діагностика та ортопедичне лікування захворювань пародонту. –М: НГМА, 2003. - 54с.
5. Іванов B.C. Захворювання пародонту (3-е изд.) - М .: Медичне інформаційне агентство, 1998. Пародонтит. / За редакцією Л.А.Дмітріевой.-М.: МЕДпресс-інформ,2007. - 504с.
6. Терапевтична стоматологія. Ч.2 / Под ред .. проф .. Г.М. Барер. - М,: ГЕОТАР-Медіа , 2008.-135 с.
7. Мюллер X.П. Пародонтологія.- Львів: Галл Дент,-2004.- 256с.
8. Улітовського С.Б.: Гігієнічний догляд при запаленому пародонте.- М.: МЕДпресс-інформ,2008. - 288с.
9. Хельвиг Э., Климек Й.,Аттин П. Терапевтическая стоматология/Под ред. проф. А.М. Политун, проф.Н. И. Смоляр / Пер. с нем.- Львов: Галл Дент, 1999.- 257с.
10. Carranza F. Glickman`s Clinical periodontology. – Philadelphia :W.B. Saunders Company, 1990.-1018p.
11. Green J.C., Vermillion J.R. The simplified oral hygiene index// J. Am. Dent. Assoc ., 1964 .- V. 68.-P. 7-10.
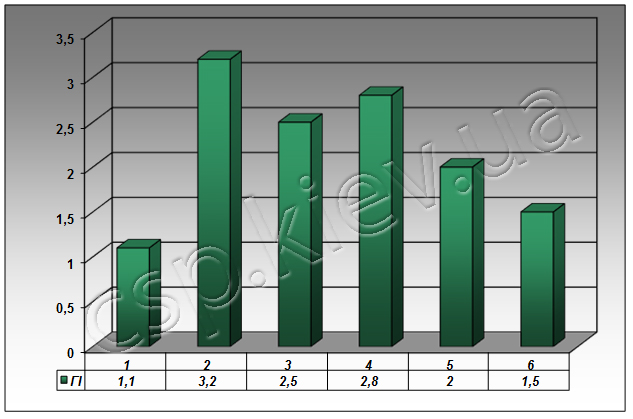
Рисунок 1 – Зміни гігієнічного індексу Гріна-Вермільона (ГІ) у пацієнтів з генералізованим пародонттом в динаміці лікування. 1 – контрольні значення, 2 – до шинування, 3 – через 1 міс. після шинування за класичною схемою, 4 – через 3 міс. після шинування за класичною схемою, 5 - через 1 міс. після шинування за запропонованою схемою, 5 - через 3 міс. після шинування за запропонованою схемою. Усі зміни достовірні відносно контрольних значень (р<0,05).
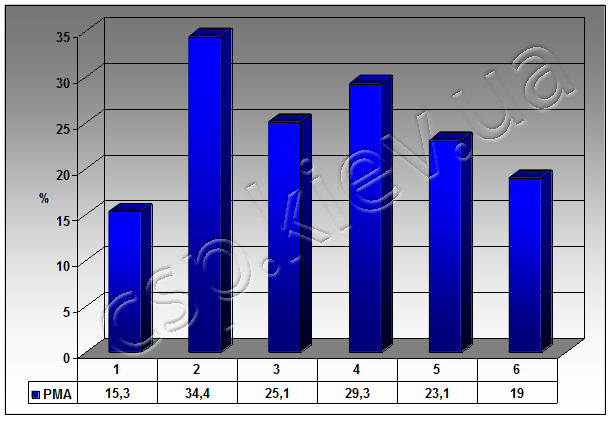 Рисунок 2 – Зміни РМА у пацієнтів з генералізованим пародонттом в динаміці лікування. 1 – контрольні значення, 2 – до шинування, 3 – через 1 міс. після шинування за класичною схемою, 4 – через 3 міс. після шинування за класичною схемою, 5 - через 1 міс. після шинування за запропонованою схемою, 5 - через 3 міс. після шинування за запропонованою схемою. Усі зміни достовірні відносно контрольних значень (р<0,05).
Рисунок 2 – Зміни РМА у пацієнтів з генералізованим пародонттом в динаміці лікування. 1 – контрольні значення, 2 – до шинування, 3 – через 1 міс. після шинування за класичною схемою, 4 – через 3 міс. після шинування за класичною схемою, 5 - через 1 міс. після шинування за запропонованою схемою, 5 - через 3 міс. після шинування за запропонованою схемою. Усі зміни достовірні відносно контрольних значень (р<0,05).
Етапи проведення шинування по запропонованій технології.
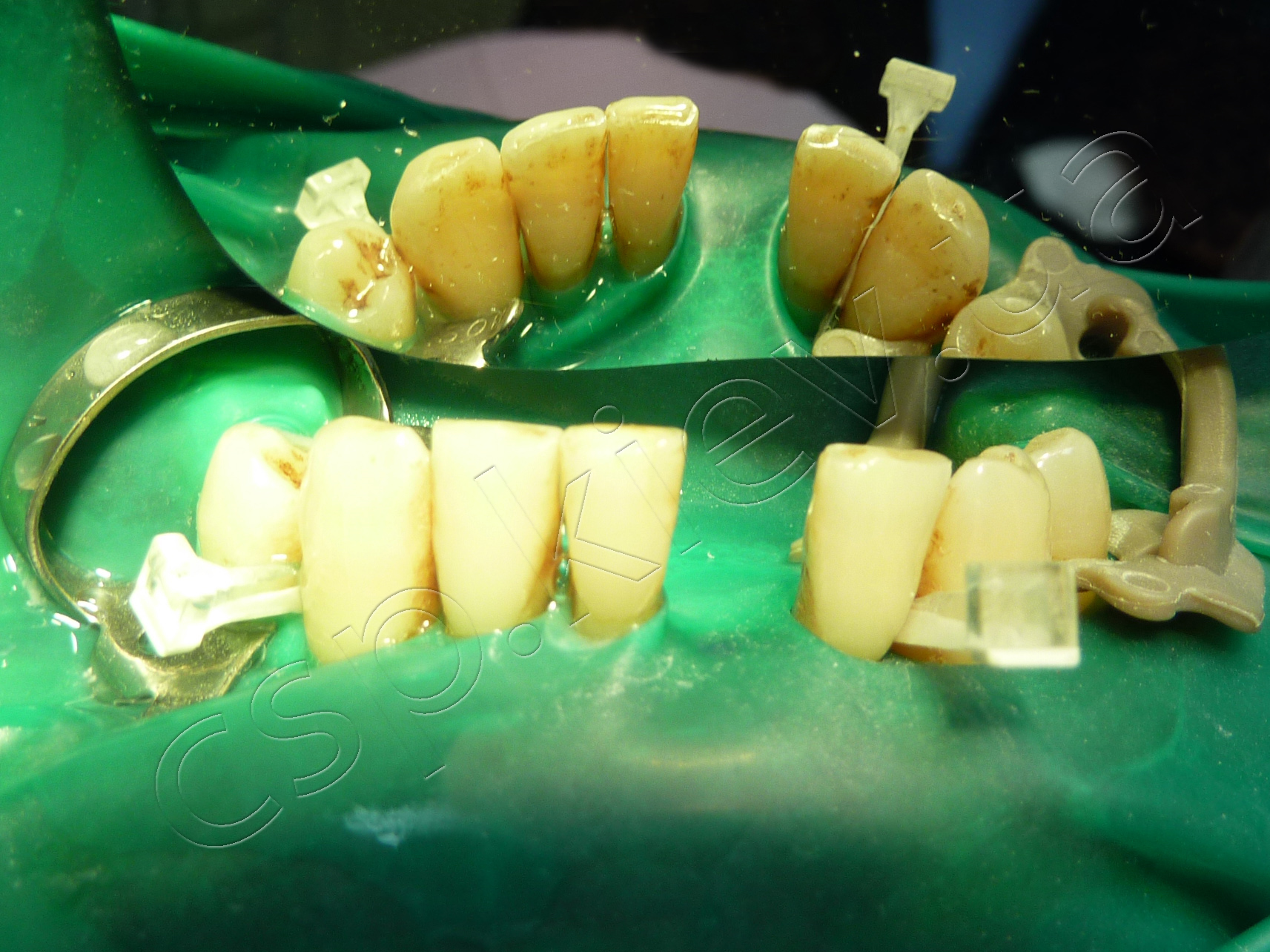
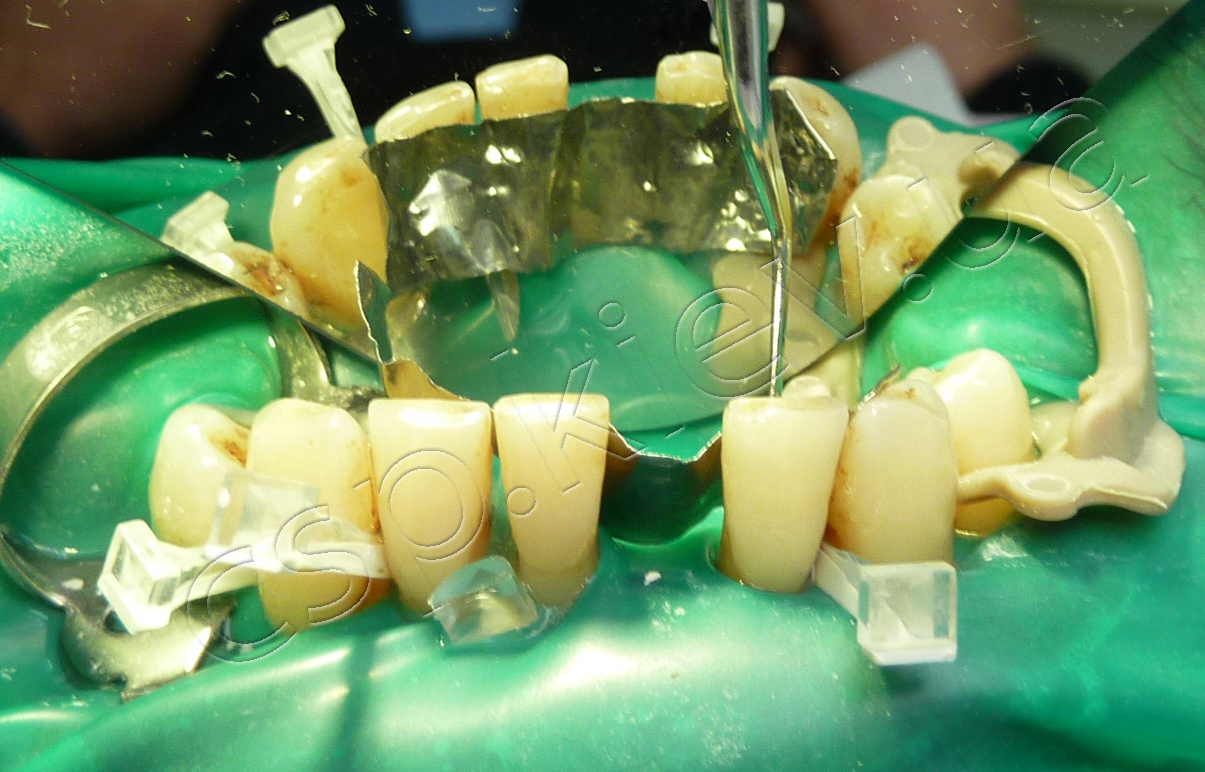
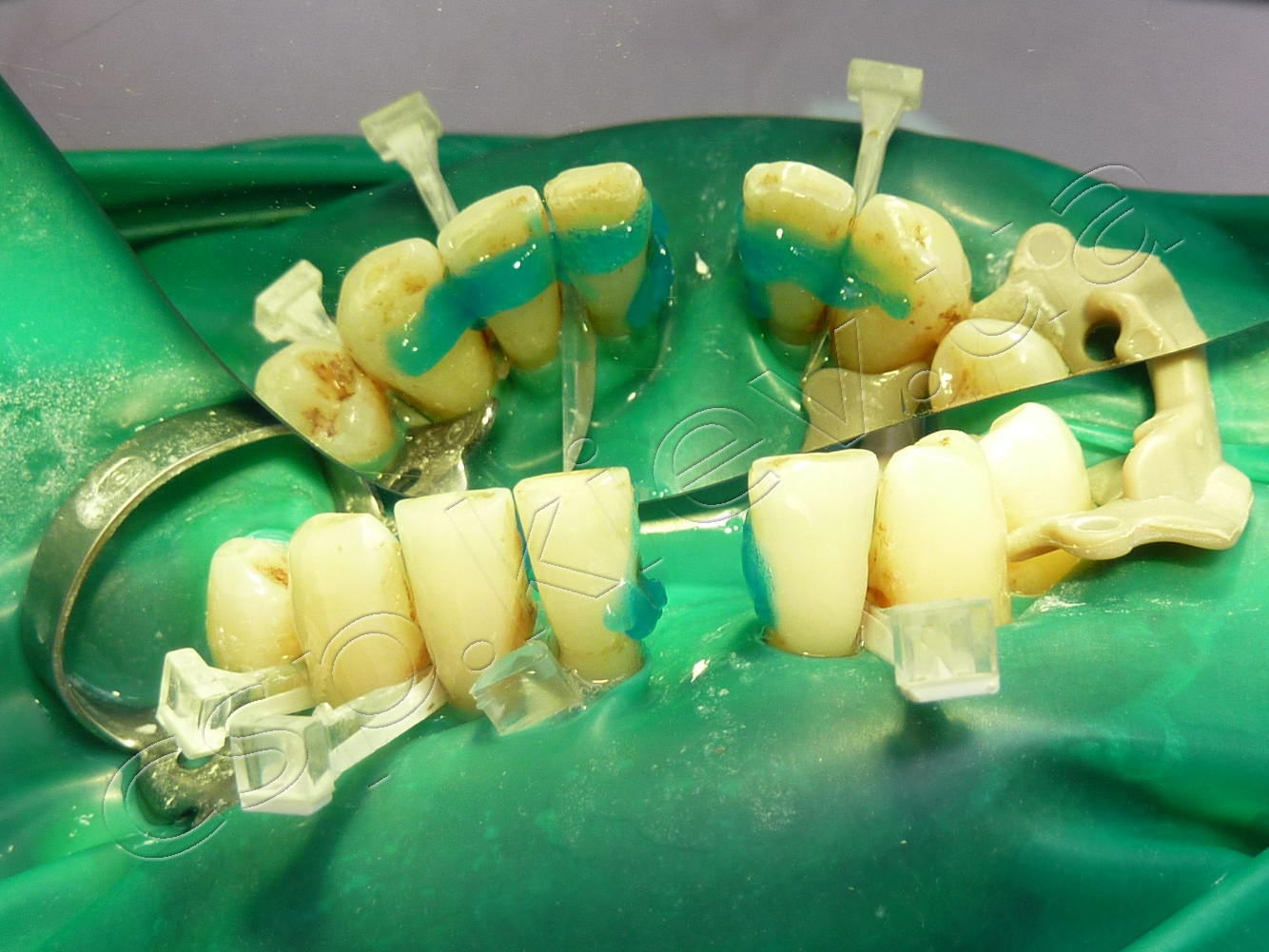
1-й етап шинування по запропонованій технології. 2-й етап шинування по запропонованій технології. 3-й етап шинування по запропонованій технології.
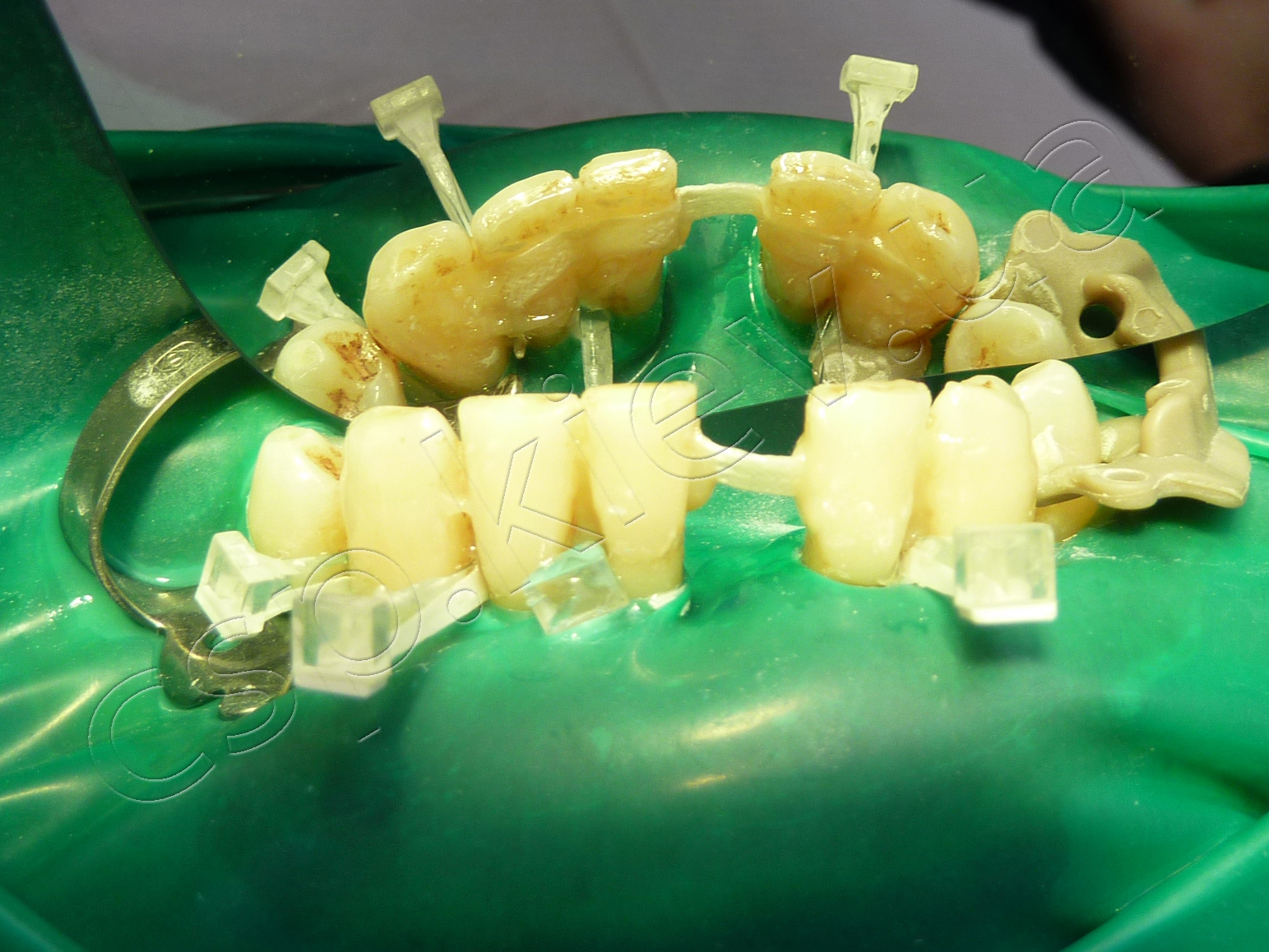
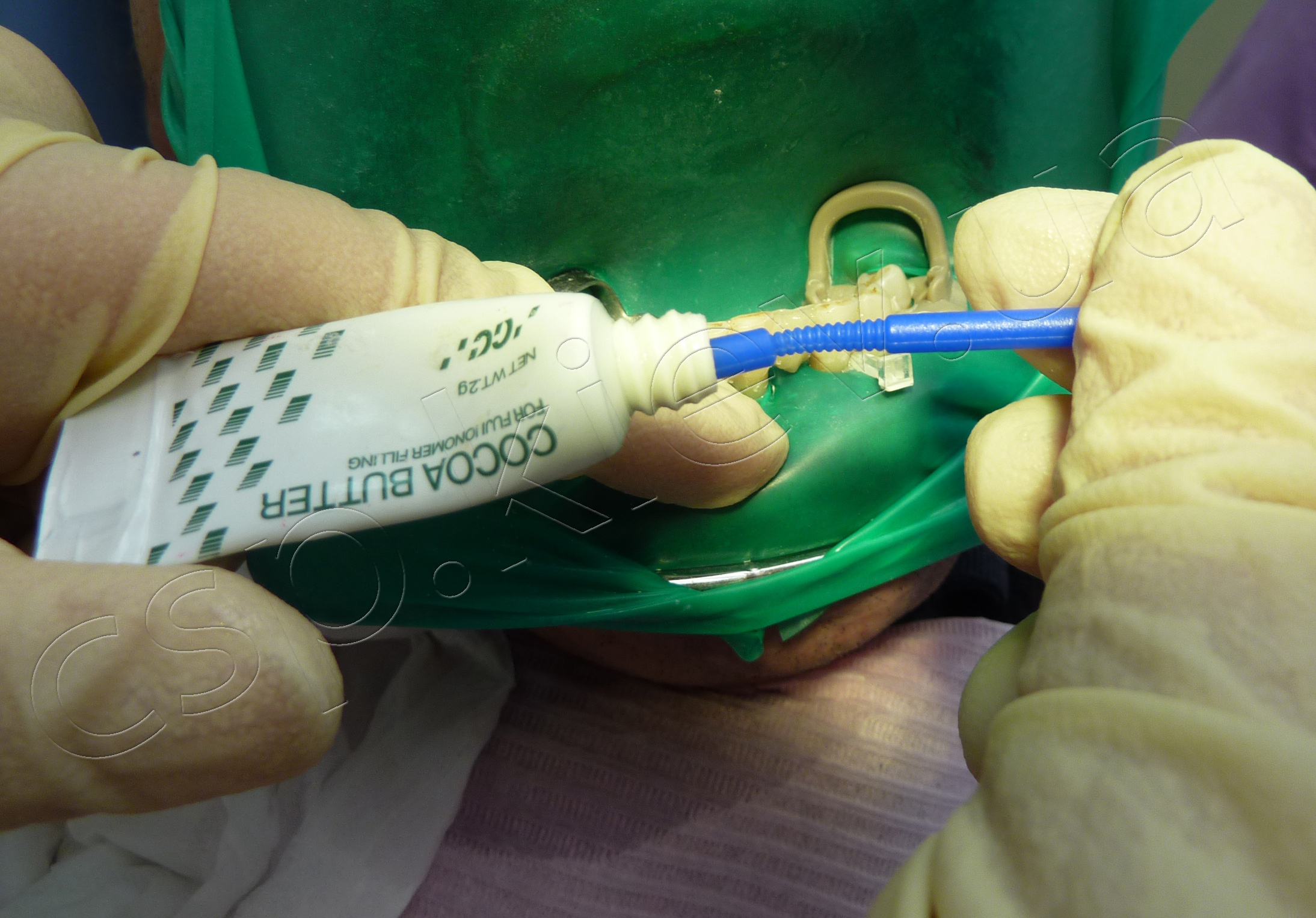
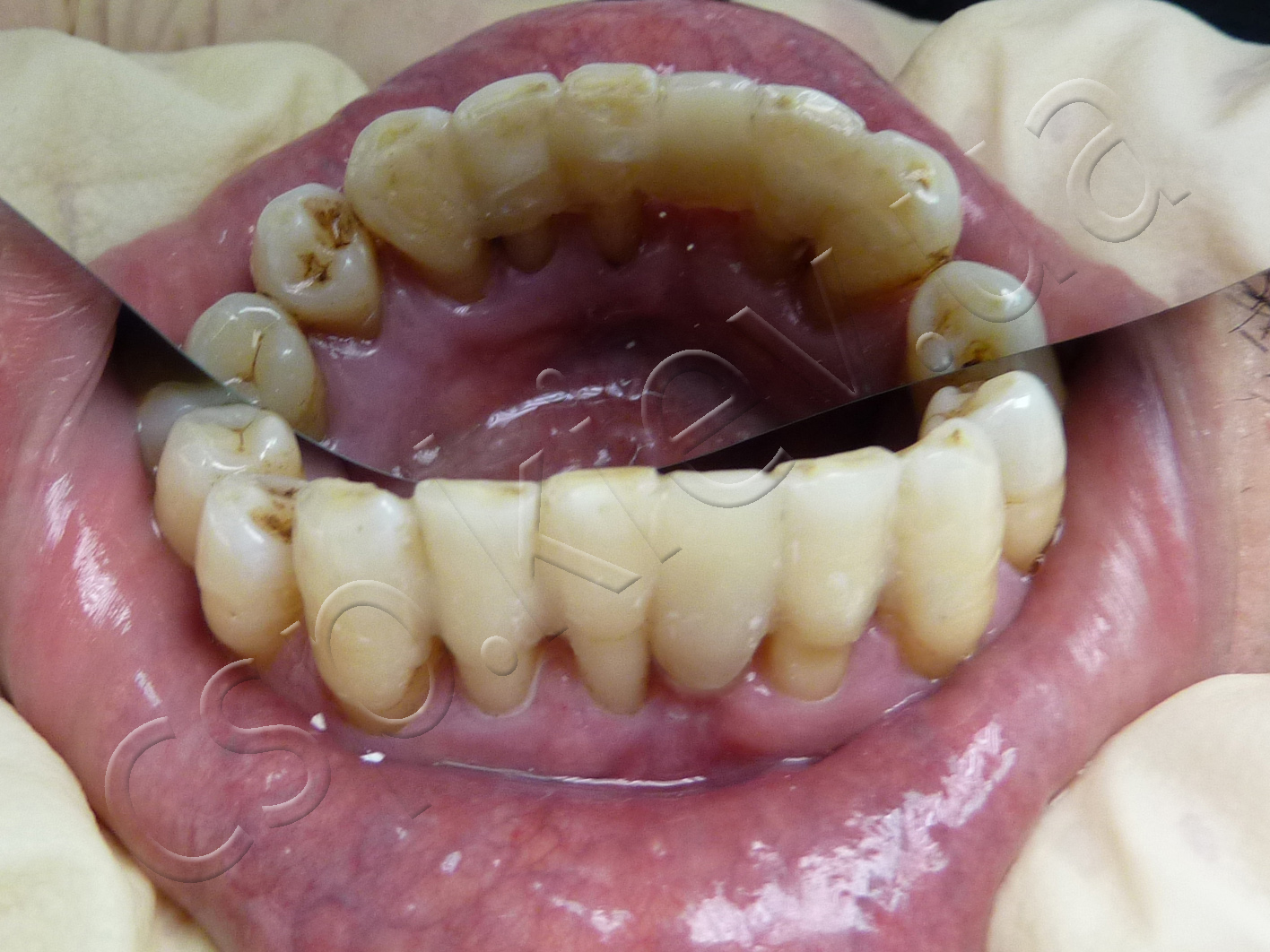
4-й етап шинування по запропонованій технології. 5-й етап шинування по запропонованій технології. 6-й етап шинування по запропонованій технології.

